Par Nicolas Gambardella
Les tests sont au cœur de la plupart, sinon de la totalité, des stratégies proposées pour lutter contre la pandémie de Covid-19. La famille d’approches « identifier et éliminer » repose sur l’identification des cas de personnes infectées par le virus du SRAS-CoV-2 et sur leur isolement ou leur traitement. La famille d’approches « acquérir une immunité » repose sur l’identification des personnes qui ont été infectées par le passé et qui sont maintenant immunisées contre la maladie, afin de pouvoir les libérer. Enfin, les stratégies de dépistage influent également sur l’estimation de la létalité de cette maladie (voir remarque à la fin de ce billet).
Au moment où j’écris ces lignes (13 avril 2020), le gouvernement britannique vient de rejeter tous les tests d’anticorps sanguins qu’il a testés, c’est-à-dire les tests qui identifient les personnes ayant été en contact avec le virus dans le passé, et supposées être immunisées. Au même moment, on peut lire de nombreux rapports de « tests peu fiables », ne détectant « qu’un tiers des cas ». Comment se fait-il que des professionnels aient conçu des tests si « mauvais » ? Quelle doit être la qualité d’un test pour qu’il soit utile ? Et pourquoi un test qui repère correctement 90 % des personnes infectées ne vaut-il pas mieux qu’un pile ou face pour dire si vous êtes réellement infecté ou non ?
Allons droit au but afin que vous puissiez arrêter de lire et reprendre des activités de confinement plus agréables, si vous le souhaitez. Puis nous introduirons les maths.
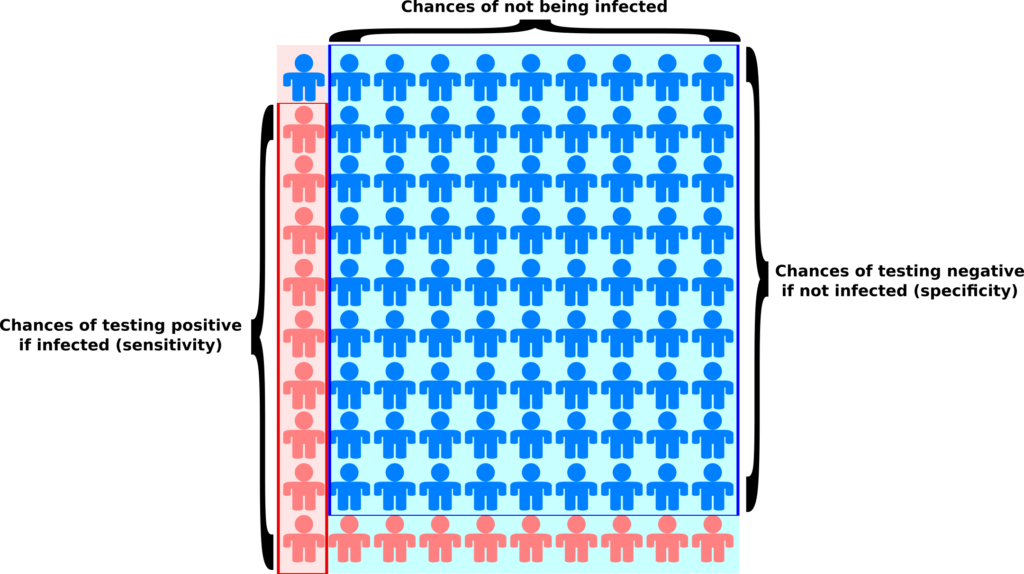
Si nous disposons d’un test qui identifie correctement 90 % des personnes infectées (une sensibilité de 90 %), et qui signale correctement comme négatif 90 % des personnes non infectées (une spécificité de 90 %), mais qu’en même temps 90 % de l’ensemble de la population n’a jamais été infectée (une prévalence de 10 %), et que nous testons ensuite un échantillon aléatoire de cette population, nous obtiendrons la même quantité de vrais et faux positifs. En d’autres termes, si vous êtes testé positif, les chances que vous soyez réellement immunisé sont… 50 % ! Vous pouvez facilement comprendre ça avec l’image suivante.

Le fond bleu pâle représente la population qui n’a pas été infectée, tandis que le fond rose pâle représente la population qui a été infectée (la prévalence). Le test des personnes roses est positif, tandis que celui des personnes bleues est négatif. Comme vous pouvez le voir, il y a le même nombre de personnes roses (9) sur les fonds rose pâle et bleu pâle. Oui, le test est positif pour 9 personnes infectées sur 10, alors qu’il n’est positif que pour 1 personne non infectée sur 10. Mais il y a 9 personnes non infectées pour chaque personne infectée, ce qui fait pencher la balance dans l’autre sens.
Ce n’était qu’un exemple, simplifié puisque j’ai supposé des sensibilité et spécificité égales. Pour un test détectant la présence de quelque chose, la sensibilité serait généralement inférieure à la spécificité (manquer quelque chose sera plus probable que signaler quelque chose qui n’est pas là). Par ailleurs, comment les chiffres changent-ils lorsque nous modifions la prévalence, c’est-à-dire la proportion de la population qui a été infectée ? Venons-en aux maths.
Le calcul est basé sur le théorème de Bayes, du nom du révérend Thomas Bayes. Ce billet ne porte pas sur le théorème lui-même, sa signification ou sa démonstration. Si vous souhaitez en savoir plus, la chaîne YouTube 3Blue1Brown propose d’excellentes vidéos sur le sujet (en anglais) :
The quick proof of Bayes’ theorem
Bayes theorem
Pour aujourd’hui, acceptez juste l’affirmation suivante :
Vos chances d’être vraiment infecté si votre test est positif sont égales aux chances d’être infecté multipliées par les chances d’obtenir un test positif si vous être infecté, proportionnellement à la population dont le test est revenu positif (que les personnes aient été infectées ou non).
En mathématiques, on écrirait (P(X) étant la « probabilité de X » et la barre verticale « | » représentant une probabilité conditionnelle, à savoir la probabilité que le terme de gauche soit vrai si le terme de droite l’est) :
P(Infecté | Positif) = P(Infecté) x P(Positif | Infecté) / P(Positif)
Cette équation, le théorème de Bayes, vient du fait que :
P(Positif) x P(Infecté | Positif) = P(Infecté) x P(Positif | Infecté)
C’est évident si l’on considère l’image ci-dessous. Qu’on dessine le cercle de gauche d’abord, puis celui de droite ou le contraire, on obtient la même intersection.

Le dénominateur, P(Positif), représentant toutes les personnes testées positives, est la somme des personnes ayant correctement été testées positives après infection et de celles ayant incorrectement été testées positives alors qu’elles n’étaient pas infectées :
P(Positif) = P(Infecté) x P(Positif | Infecté) + P(NonInfecté) x P(Positif | NonInfecté)
Cette probabilité, P(Infecté | Positif), est particulièrement importante dans le cas des tests d’anticorps. Personne ne veut dire à une personne qu’elle est immunisée si elle ne l’est pas !
De la même façon, nous pouvons calculer les chances que quelqu’un ayant un test négatif ne soit effectivement pas infecté. Ceci est très important au début de l’épidémie, lorsque l’on veut éviter la propagation de la maladie par les gens infectés.
P(NonInfecté | Négatif) = P(NonInfecté) x P(Négatif | NonInfecté) / P(Négatif)
Le dénominateur, P(Négatif), représentant toutes les personnes testées négatives, est la somme des personnes ayant correctement été testées négatives en n’étant pas infectées et de celles ayant incorrectement été testées négatives bien qu’étant infectées :
P(Négatif) = P(NonInfecté) x P(Négatif | NonInfecté) + P(Infecté) x P(Négatif | Infecté)
Voyons ce que l’on obtient avec des valeurs numériques. Nous avons trois paramètres et leurs compléments. Disons que nous avons une maladie affectant 5 % de la population (la prévalence).
P(Infecté) = 0,05
P(NonInfecté) = 0,95
80 % des personnes infectées sont reconnues par le test (la sensibilité).
P(Positif | Infecté) = 0,8
P(Négatif | Infecté) = 0,2
95 % des personnes qui ne sont pas infectées ne présentent pas de test positif (la spécificité).
P(Négative | NonInfecté) = 0,95
P(Positif | NonInfecté) = 0,05
Alors, si vous êtes testé positif, quelles sont les chances que vous soyez vraiment immunisé ?
0,05 x 0,8 / (0,05 x 0,8 + 0,95 x 0,05) = 0,457
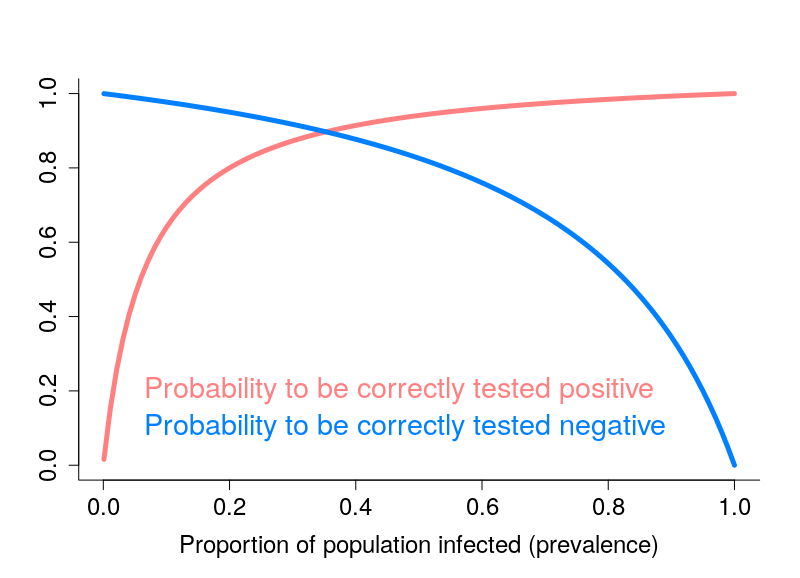
46 % ! En d’autres termes, il y 54 % de chances que vous ne soyez pas immunisé, bien que votre test soit positif… De la même manière, si votre test est négatif, les chances que vous soyez infectés sont de 0,2 %. Cela paraît négligeable, mais cela peut être suffisant pour laisser sortir un patient infectieux. De plus, ce chiffre augmente avec la prévalence. De combien ? Le graphique ci-dessous décrit l’évolution des probabilités d’être correctement testé positif ou négatif alors que la proportion de la population infectée augmente.
C’est plutôt déprimant. Une façon d’améliorer les résultats est évidemment de disposer de meilleurs tests. Cependant, le « retour sur investissement » s’amenuise à mesure que la qualité des tests s’améliore. Une autre solution, consiste à multiplier les tests, si possible avec des tests différents. C’est, par exemple, la base du test combiné pour la trisomie 21. Je vous laisse calculer les probabilités dans le cas de deux tests fournissant des résultats identiques.
Une remarque sur la létalité de Covid-19
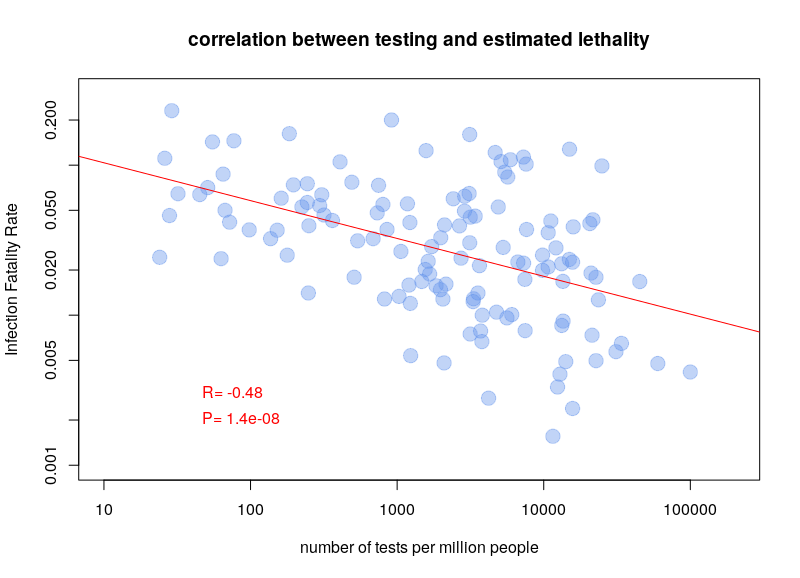
Pourquoi ai-je écrit plus haut que la précision des tests était pertinente pour estimer la létalité de la maladie ? Vous trouverez ci-dessous un graphique du rapport entre le nombre de décès par nombre de cas et le nombre de tests par million de personnes, pour tous les pays ayant déclaré au moins un décès et au moins dix tests (données du 10 avril 2020).
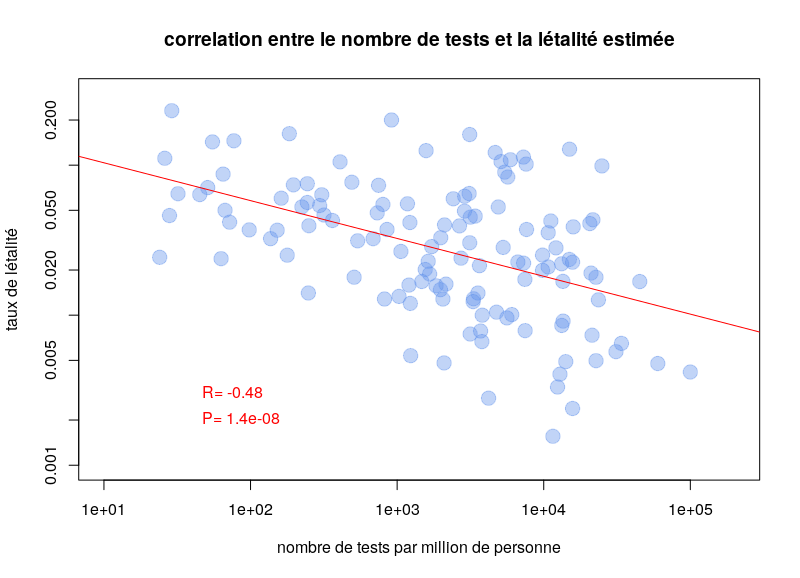
Il est assez clair qu’il existe une corrélation. Plus les tests sont nombreux, plus le nombre de décès estimé est faible. Cela montre que nous surestimons probablement la létalité de la maladie, et que nous sous-estimons sa prévalence (et donc son infectiosité). Que ce résultat soit exact ou non, la capacité à déduire correctement le nombre réel de personnes infectées ou immunisées est assez cruciale. En outre, la sensibilité et la spécificité des tests utilisés par les différents pays doivent être prises en compte lors de l’estimation de la prévalence et du taux de létalité.